Dlaczego rehabilitacja po endoprotezoplastyce biodra decyduje o efekcie operacji
Endoprotezoplastyka biodra – co faktycznie zmienia operacja
Endoprotezoplastyka stawu biodrowego polega na zastąpieniu zniszczonych powierzchni stawowych sztuczną protezą. Najczęściej powodem są zaawansowane zmiany zwyrodnieniowe, martwica głowy kości udowej, urazy lub powikłania po złamaniach. Operacja usuwa główną przyczynę bólu mechanicznego i przywraca lepszą geometrię stawu.
Sam zabieg nie „nauczy” jednak ciała korzystania z nowego biodra. Mięśnie przez lata bólu słabną, skracają się, a mózg zapamiętuje kompensacyjne wzorce chodu. Endoproteza to nowy, świetny „sprzęt”, ale bez świadomej rehabilitacji nie wykorzysta się w pełni jej potencjału.
Chirurg naprawia sprzęt, rehabilitacja instaluje oprogramowanie
Najprościej myśleć o tym tak: chirurg w trakcie operacji wymienia zużyty mechanizm w stawie, a fizjoterapeuta razem z pacjentem „instalują oprogramowanie” – nowe nawyki ruchowe. Ćwiczenia po endoprotezoplastyce uczą mięśnie stabilizowania stawu, uczą też mózg, że można znów obciążać nogę bez bólu.
Nowoczesna rehabilitacja po endoprotezie biodra obejmuje nie tylko ćwiczenia siłowe czy rozciągające. To również trening równowagi, edukacja posturalna, praca nad pewnością siebie w ruchu oraz powrót do czynności dnia codziennego – od ubierania skarpet, po bezpieczne wyjście z domu i pokonywanie schodów.
Korzyści z dobrze poprowadzonej terapii
Dobrze zaplanowane i konsekwentnie realizowane etapy usprawniania po operacji znacząco przyspieszają powrót do samodzielności. Pacjent szybciej wstaje z łóżka, stabilniej chodzi o balkoniku i kulach, łatwiej opanowuje wchodzenie po schodach. Prawidłowo dobrane ćwiczenia po endoprotezoplastyce zmniejszają ryzyko przykurczów i trwałych ograniczeń ruchu.
Korzyści sięgają też dalej niż tylko samego stawu biodrowego. Aktywny pacjent ma lepszą wydolność krążeniowo-oddechową, mniejsze ryzyko zakrzepicy, mniejszą utratę masy mięśniowej całego ciała oraz szybciej odzyskuje wiarę we własne możliwości. To przekłada się na mniejszą liczbę powikłań i lepszą jakość życia w kolejnych latach.
Konsekwencje bierności po operacji biodra
Brak aktywnego udziału w rehabilitacji po endoprotezie biodra niesie konkretne ryzyka. Utrzymywanie się bólu, przykurcze mięśni, osłabienie siły pośladków i mięśni uda mogą skutkować utykaniem, niestabilnym chodem i szybszym zużyciem protezy. Organizm, widząc brak ruchu, „przestawia się” na tryb oszczędzania energii – mięśnie zanikają, a każdy krok staje się wysiłkiem.
Do tego dochodzą konsekwencje ogólnoustrojowe: większe ryzyko zakrzepicy, zapaleń płuc z powodu płytkiego oddechu, problemów z ciśnieniem czy narastającego lęku przed ruchem. Osoba, która po operacji „boi się ruszyć”, szybko wchodzi w spirale unikania aktywności – a to prosta droga do utraty niezależności.
Od długiej hospitalizacji do szybkiej mobilizacji
Stare podejście do leczenia po wymianie stawu biodrowego zakładało długą hospitalizację, unikanie wstawania i bardzo ostrożne obciążanie kończyny. Pacjent leżał tygodniami, a rehabilitacja była dodatkiem, nie kluczowym elementem terapii. Skutkiem były sztywne stawy, osłabione mięśnie i długi powrót do normalnego życia.
Nowoczesne schematy kładą nacisk na wczesną mobilizację – często już w pierwszej dobie pacjent siada, a nawet staje przy łóżku. Edukacja, konkretne ćwiczenia przeciwzakrzepowe, praca nad chodem i funkcją w codzienności zaczynają się praktycznie od razu po operacji. Dzięki temu hospitalizacja jest krótsza, a pacjent wychodzi do domu lepiej przygotowany do samodzielności.
Im więcej wiedzy i zaangażowania włożysz w rehabilitację, tym większa szansa, że endoproteza biodra stanie się realnym „nowym startem”, a nie tylko zabiegiem usuwającym ból.
Przygotowanie do operacji – fundamenty udanej rehabilitacji
Prehabilitacja – trening przed zabiegiem
Prehabilitacja to celowe przygotowanie organizmu do operacji: wzmacnianie mięśni, poprawa wydolności i nauka konkretnych umiejętności, które po zabiegu będą niezbędne. Nawet kilka tygodni prostych ćwiczeń przed endoprotezoplastyką biodra potrafi skrócić czas pionizacji i zwiększyć bezpieczeństwo pierwszych kroków.
Kluczowe elementy prehabilitacji to:
- wzmacnianie mięśni pośladków (mostki, odwodzenie nogi, napinanie pośladków na leżąco),
- ćwiczenia mięśni czworogłowych uda (prostowanie kolana w siadzie, izometryczne napinanie w leżeniu),
- trening równowagi na zdrowej nodze (stanie przy oparciu, lekkie przysiady),
- nauka ćwiczeń oddechowych i kaszlowych (głębokie wdechy, praca przeponą),
- nauka chodzenia o kulach lub z balkonikiem jeszcze przed operacją.
Edukacja pacjenta i rodziny – zasady ochrony stawu
Świadomy pacjent po endoprotezoplastyce biodra popełnia mniej błędów i szybciej wraca do sprawności. Dlatego tak ważne jest, aby jeszcze przed zabiegiem wiedzieć:
- jakich ruchów trzeba unikać (głębokie zgięcie biodra, skręty tułowia na ustabilizowanej nodze, krzyżowanie nóg – zależnie od dostępu operacyjnego),
- jak wygląda bezpieczne siadanie i wstawanie z krzesła,
- jak kłaść się do łóżka i jak z niego wstawać,
- jak korzystać z toalety i prysznica po operacji,
- jak będzie wyglądał pierwszy tydzień: ból, dreny, opatrunki, pierwsze pionizacje.
W edukację dobrze jest włączyć rodzinę lub osobę, która będzie pomagała po zabiegu. Jeśli opiekun zna zasady ochrony stawu, łatwiej zorganizować bezpieczną pomoc w domu i unikać przypadkowych, niekorzystnych sytuacji (np. gwałtownego podciągania pacjenta za rękę z kanapy).
Przygotowanie domu do powrotu po operacji
Dom po operacji biodra powinien sprzyjać ruchowi, a nie go utrudniać. Warto kilka dni lub tygodni wcześniej przejść się po mieszkaniu „oczami pacjenta”: o kulach, z ograniczoną możliwością zginania biodra i pewnym lękiem przed potknięciem.
Praktyczna checklista przygotowania mieszkania:
- łóżko – odpowiednio wysokie, aby przy siadaniu i wstawaniu biodro nie zginało się powyżej 90°; jeśli jest zbyt niskie, można podłożyć dodatkowy materac lub podkładki pod nogi,
- krzesło – stabilne, z podłokietnikami, siedzisko raczej twarde i wyższe niż niższe; unika się foteli „wciągających” z głębokim siedziskiem,
- dywaniki i kable – usunięte z głównych ciągów komunikacyjnych, aby nie potknąć się przy chodzeniu o kulach,
- łazienka – mata antypoślizgowa, krzesełko pod prysznic, uchwyty przy wannie lub prysznicu, podwyższenie na sedes,
- sprzęty pomocnicze – chwytak do podnoszenia przedmiotów z podłogi, łyżka do butów z długą rączką, ewentualnie skarpetownik.
Im mniej niespodzianek w domu po operacji, tym łatwiej skupić się na ćwiczeniach i stopniowym zwiększaniu aktywności, zamiast kombinować, jak wstać z za niskiego fotela czy jak bezpiecznie wejść do wanny.
Wsparcie psychologiczne i nastawienie
Endoprotezoplastyka biodra to duża ingerencja w ciało, a świadomość zbliżającej się operacji często rodzi lęk: przed bólem, znieczuleniem, utratą niezależności. Te emocje są naturalne. Problem pojawia się wtedy, gdy lęk blokuje aktywność: pacjent „odpuszcza” ćwiczenia lub nie angażuje się w rehabilitację, bo boi się ruchu.
Pomaga kilka prostych strategii:
- jasny, realny plan – omówienie z lekarzem i fizjoterapeutą kolejnych etapów usprawniania po operacji, wraz z przybliżonymi terminami (np. kiedy pierwsze chodzenie bez balkonika),
- cele krótkoterminowe – zamiast myśleć „za trzy miesiące muszę chodzić bez kuli”, lepiej skupić się na „dziś wykonam trzy serie ćwiczeń i przejdę korytarz dwa razy”,
- wsparcie bliskich – obecność osoby, która pomoże, ale też zachęci i nie będzie wyręczać we wszystkim,
- rozmowa z psychologiem lub terapeutą, jeśli lęk jest bardzo silny lub towarzyszy mu np. depresja.
Dobre nastawienie nie oznacza braku strachu. Oznacza świadomość, że krok po kroku, razem ze specjalistami, można ten strach oswoić i zmienić w konkretny plan działania.
Jak rozmawiać z lekarzem i fizjoterapeutą przed zabiegiem
Przed endoprotezoplastyką biodra warto podejść do wizyty z listą pytań. Im więcej informacji, tym mniej lęku i wątpliwości. Przykładowe pytania do lekarza ortopedy:
- Jaki typ endoprotezy zostanie zastosowany (cementowa, bezcementowa, hybrydowa) i co to oznacza dla obciążania kończyny?
- Jakie są główne ograniczenia ruchowe po zabiegu i przez jaki okres trzeba ich przestrzegać?
- Kiedy planowany jest pierwszy pion i chodzenie po operacji?
- Jak będzie wyglądało leczenie bólu po zabiegu? Co mogę zrobić sam, aby ból był mniejszy?
Do fizjoterapeuty można zwrócić się z pytaniami:
- Jakie ćwiczenia przedoperacyjne są dla mnie najważniejsze?
- Czy mogę nauczyć się już teraz chodzić o kulach / balkoniku?
- Jakie są główne etapy rehabilitacji po endoprotezie biodra i kiedy możemy zacząć pracę po wypisie?
- Jak długo potrwa powrót do samodzielnego chodzenia bez pomocy?
Im lepiej przygotujesz się merytorycznie przed zabiegiem, tym pewniej wejdziesz w kolejne etapy terapii – a to przekłada się na szybsze postępy i większe poczucie kontroli nad własnym zdrowiem.
Pierwsze godziny i dni po operacji – etap szpitalny (0–3/5 dzień)
Bezpieczne pozycjonowanie i zasady ochrony stawu
Tuż po zabiegu najważniejsze jest bezpieczeństwo nowego stawu biodrowego. W zależności od rodzaju dostępu operacyjnego (tylny, boczny, przedni) lekarz i fizjoterapeuta określają, których ruchów trzeba szczególnie unikać. Najczęściej zaleca się:
- nie krzyżować nóg ani w pozycji leżącej, ani siedzącej (poduszka między kolanami podczas leżenia na boku),
- nie zginać biodra powyżej 90° – dotyczy to głównie siadania na niskich krzesłach, schylania się po przedmioty, zakładania butów i skarpet,
- unikać nagłych skrętów tułowia na ustabilizowanej nodze,
- leżeć głównie na plecach, a na bok (najczęściej nieoperowany) przewracać się dopiero po zgodzie lekarza.
Personel pielęgniarski zwykle ustawia pacjenta w bezpiecznej pozycji, stosując kliny i wałki między nogami. Zadaniem pacjenta jest zapamiętanie tych ustawień i późniejsze samodzielne pilnowanie zasad. To pierwszy etap nauki odpowiedzialności za własny staw.
Wczesna mobilizacja – pierwszy siady i pionizacja
Nowoczesna rehabilitacja po endoprotezoplastyce biodra zaczyna się bardzo wcześnie. Często już w dniu zabiegu lub następnego dnia fizjoterapeuta pomaga usiąść na brzegu łóżka. Towarzyszy temu monitoring ciśnienia, tętna i samopoczucia, bo po znieczuleniu i utracie krwi organizm może reagować osłabieniem i zawrotami głowy.
Po kilku pierwszych siadach przychodzi moment pionizacji: pacjent staje przy łóżku, zwykle z balkonikiem lub podtrzymywany przez terapeutę. Już wtedy ustala się, czy operowana kończyna może być obciążana w pełni, częściowo czy tylko dotykać podłoża – zależy to od rodzaju endoprotezy i zaleceń chirurga.
Pierwsze kroki są zazwyczaj krótkie: przejście kilka metrów po sali lub korytarzu, nauka skręcania z balkonikiem, stania przy umywalce. Najważniejszy jest spokojny, równomierny oddech, brak pośpiechu i słuchanie sygnałów z ciała.
Podstawowe ćwiczenia w łóżku po operacji biodra
Jeszcze zanim pacjent zacznie chodzić po oddziale, powinien regularnie wykonywać proste ćwiczenia w łóżku. Ich celem jest zapobieganie zakrzepom, utracie masy mięśniowej i sztywności stawu. Typowy zestaw obejmuje:
- ćwiczenia oddechowe – spokojne, głębokie wdechy nosem i długie wydechy ustami, z pracą dolnych żeber; często łączy się je z dmuchaniem w rurkę lub ćwiczeniami na spirometrze oddechowym,
- krążenia stóp i „pompowanie” łydkami – naprzemienne zginanie i prostowanie stawów skokowych (jak wciskanie i puszczanie pedału gazu), aby pobudzić krążenie żylne,
- napinanie mięśni pośladków i uda – krótkie, izometryczne napięcia (5–10 sekund) z rozluźnieniem, zachowując zasady ochrony stawu,
- ślizgi pięty po podłożu – delikatne uginanie i prostowanie kolana w leżeniu, w bezpiecznym zakresie ruchu biodra ustalonym z fizjoterapeutą,
- unoszenie wyprostowanej kończyny w granicach komfortu (jeśli nie ma przeciwwskazań) – przyda się do późniejszego sprawnego wstawania.
Te ćwiczenia przybierają zazwyczaj formę krótkich, ale częstych sesji: kilka powtórzeń co godzinę w ciągu dnia działa lepiej niż jedna „mordercza” seria, po której ból zniechęca do dalszej pracy. Ruch ma być bodźcem, a nie karą – lekkie zmęczenie jest OK, narastający ból już nie.
Dobrym sygnałem jest moment, gdy pacjent sam inicjuje ćwiczenia, bez czekania na przypomnienie. To zwykle dzieje się po 1–2 dniach, kiedy ból jest już lepiej kontrolowany, a pierwsze sukcesy (np. samodzielne usiąście na łóżku) dodają odwagi. Im szybciej ten nawyk się pojawi, tym stabilniejsza będzie dalsza rehabilitacja.
W kolejnych dobach etap szpitalny stopniowo zamienia się w „trening dnia codziennego”: dochodzi nauka bezpiecznego korzystania z toalety, chodzenia po korytarzu, pokonywania kilku stopni schodów, a także ćwiczenia przypominające zwykłe czynności – sięganie po przedmiot, obracanie się z balkonikiem, przenoszenie drobnych rzeczy w torbie na ramię. Każda z tych umiejętności to cegiełka do odzyskania samodzielności po powrocie do domu.
Dobrze przepracowane pierwsze dni po endoprotezoplastyce biodra owocują pewniejszym chodem, mniejszym lękiem przed ruchem i jasną wizją następnych kroków terapii. To fundament, na którym dużo łatwiej budować kolejne etapy usprawniania i szybciej wrócić do aktywnego, swobodnego życia.
Etap wczesny po wypisie – pierwsze tygodnie w domu (ok. 1–6 tydzień)
Organizacja dnia i dawkowanie aktywności
Po powrocie ze szpitala głównym zadaniem jest połączenie odpoczynku z regularnym ruchem. Zbyt mała aktywność spowalnia gojenie i utrudnia odzyskiwanie sprawności, zbyt duża – prowokuje ból, obrzęki i frustrację.
Praktyczny sposób to podzielenie dnia na krótkie „bloki” aktywności:
- co 1–2 godziny – krótki spacer po mieszkaniu z kulami, kilka prostych ćwiczeń,
- pomiędzy – odpoczynek w wygodnej pozycji z odciążonym stawem, najlepiej z uniesioną lekko nogą,
- raz dziennie – dłuższy „trening”: zestaw ćwiczeń zaleconych przez fizjoterapeutę (15–30 minut),
- stopniowo – wydłużanie dystansu chodzenia, np. najpierw mieszkanie, potem klatka schodowa, krótki spacer przed blokiem.
Zamiast sztywnego planu na miesiąc lepsze jest codzienne obserwowanie reakcji ciała: delikatne nasilenie bólu po aktywności jest dopuszczalne, ale jeśli utrzymuje się następnego dnia – to sygnał, że tempo trzeba na chwilę zwolnić. Wygrywa ten, kto konsekwentnie robi „po trochu”, a nie ten, kto raz w tygodniu zrobi za dużo.
Dobrym nawykiem jest notowanie w krótkiej formie, ile udało się przejść i jakie ćwiczenia wykonano. Taki „dzienniczek postępów” ułatwia rozmowę z fizjoterapeutą i motywuje, bo wyraźnie pokazuje kroki do przodu.
Bezpieczne poruszanie się po domu i na zewnątrz
Podstawowym środkiem lokomocji w pierwszych tygodniach pozostają kule łokciowe lub balkonik. Kluczowe jest prawidłowe ustawienie sprzętu (wysokość rączek na poziomie nadgarstka przy swobodnie opuszczonej ręce) oraz powtarzalny schemat chodu.
Przy chodzeniu z dwiema kulami najczęściej stosuje się wzorzec:
- oba kijki wysuwane jednocześnie do przodu,
- następnie krok operowaną nogą w ich kierunku,
- potem dostawienie zdrowej nogi.
Taki schemat pomaga utrzymać równowagę i równomiernie rozłożyć obciążenia. Z czasem, jeśli lekarz pozwoli na pełne obciążanie stawu, fizjoterapeuta wprowadza zmianę rytmu: kula i noga operowana razem, potem druga noga – to już przygotowanie do chodu z jedną kulą, a później bez pomocy.
Przy pierwszych wyjściach na zewnątrz dobrze mieć towarzysza. Zadaniem tej osoby nie jest ciągnięcie pacjenta za rękę, lecz asekuracja i ewentualne wsparcie, gdy pojawi się zmęczenie lub lęk. Krótki spacer do pobliskiego sklepu czy na ławkę przy domu często bywa przełomem psychologicznym – pokazuje, że „da się normalnie funkcjonować”, tylko chwilowo w wolniejszym tempie.
Chodzenie po schodach – zasada „zdrowa do nieba, chora do piekła”
Schody to częsty powód niepokoju. Dobrze opanowana technika sprawia jednak, że stają się tylko kolejnym ćwiczeniem równowagi i siły.
Przy wchodzeniu:
- najpierw zdrowa noga („do nieba”),
- potem operowana noga i kule razem na ten sam stopień.
Przy schodzeniu:
- najpierw kule i operowana noga („do piekła”),
- następnie dostawienie zdrowej nogi.
Poręcz to sprzymierzeniec – jeśli jest po jednej stronie, kule trzymamy po przeciwnej, a wolną ręką mocno chwytamy poręcz. Pierwsze próby najlepiej odbyć z fizjoterapeutą lub bliską osobą, która będzie asekurować od tyłu przy wchodzeniu i od przodu przy schodzeniu. Im wcześniej schody przestają straszyć, tym swobodniej planuje się dalszą aktywność.
Higiena, ubieranie się i czynności dnia codziennego
Celem rehabilitacji domowej jest jak najszybszy powrót do samodzielności w codziennych czynnościach. Każda z nich może być jednocześnie „mikrotreningiem”, jeśli zostanie wykonana świadomie.
Przy higienie:
Wiele ośrodków, takich jak specjalistyczne zakłady rehabilitacji czy gabinety fizjoterapii, oferuje programy przygotowawcze. Już na tym etapie możesz dopytać specjalistów, gdzie znaleźć więcej o Rehabilitacja w swojej okolicy i jak dobrać intensywność ćwiczeń do własnej kondycji.
- mycie pod prysznicem na krzesełku, z kolanami nieco niżej niż biodra,
- przenoszenie ciężaru ciała spokojnie, bez gwałtownych skrętów,
- używanie długiej gąbki lub myjki, aby nie wymuszać głębokiego zgięcia biodra.
Przy ubieraniu:
- najpierw zakładanie skarpet i spodni na nogę operowaną (z pomocą skarpetownika, chwytaka lub długiej łyżki),
- ubieranie i rozbieranie w pozycji siedzącej na stabilnym, wyższym krześle,
- unikanie pochylania się do przodu przy zakładaniu butów – lepiej użyć łyżki z długą rączką.
Częstym błędem jest „ochrona” operowanej nogi poprzez niemal całkowite jej wyłączanie z ruchu. W efekcie zdrowa strona i kręgosłup przejmują całą pracę, co po kilku tygodniach kończy się bólami pleców lub drugiego biodra. Klucz to równomierne angażowanie obu nóg, oczywiście w ramach zaleceń dotyczących obciążania.
Każda samodzielnie wykonana czynność – pierwsza kąpiel, pierwsze zakupy, samodzielnie założone buty – to realny etap rehabilitacji. Traktuj je jak małe wygrane, które krok po kroku budują pełną niezależność.

Kluczowe cele rehabilitacji wczesnej – siła, zakres ruchu, wzorzec chodu
Odbudowa siły mięśniowej wokół biodra
Mięśnie ud i pośladków po operacji są osłabione: częściowo przez sam zabieg, częściowo przez wcześniejsze miesiące bólu i unikania ruchu. Bez systematycznego wzmacniania trudno liczyć na stabilny, pewny chód i brak utykania.
W pierwszych tygodniach dominują ćwiczenia izometryczne i w pozycjach odciążających staw:
- napinanie pośladków w leżeniu na plecach – z utrzymaniem napięcia przez 5–10 sekund,
- dociskanie tylnej części uda do podłoża przy wyprostowanym kolanie (aktywacja mięśnia czworogłowego),
- delikatne odwodzenie nogi (odsuwanie na bok) w leżeniu lub w pozycji stojącej przy podparciu, w małym zakresie ruchu,
- unoszenie wyprostowanej nogi w leżeniu tyłem lub bokiem, zgodnie z zaleceniami fizjoterapeuty.
Z czasem, gdy gojenie tkanek na to pozwala, dokładane są ćwiczenia w pozycji stojącej z większym obciążeniem: przenoszenie ciężaru ciała z nogi na nogę, przysiady przy blacie kuchennym, wchodzenie na niski stopień. Siła mięśniowa rośnie wolniej niż motywacja, dlatego ważna jest cierpliwość i dążenie do regularności, a nie „wycisku” na pojedynczym treningu.
Dobrym wskaźnikiem postępu jest moment, kiedy wstanie z krzesła przestaje wymagać „rozhuśtania” tułowia i mocnego podparcia rękami. To znak, że pośladki, mięśnie ud i tułowia zaczynają znów robić swoje.
Stopniowe zwiększanie zakresu ruchu w stawie biodrowym
Nowy staw biodrowy ma znacznie większy potencjał ruchu niż ten „zużyty” sprzed operacji, ale tkanki miękkie – mięśnie, ścięgna, torebka stawowa – potrzebują czasu, by się do tego przystosować. Rozsądne rozciąganie i mobilizacja są kluczowe, by uniknąć sztywności i ograniczeń w przyszłości.
Ćwiczenia poprawiające zakres ruchu obejmują m.in.:
- ślizgi pięty po podłożu – płynne uginanie kolana, bez przekraczania dozwolonego kąta zgięcia biodra,
- delikatne odwodzenie i przywodzenie w pozycji leżącej, z zachowaniem zasad ochrony stawu (bez krzyżowania nóg),
- zginanie biodra w siadzie na wyższym krześle – powolne przesuwanie stopy pod krzesło do odczuwalnego, ale tolerowanego rozciągania,
- mobilizację miednicy w siadzie i w staniu – lekkie „kołysanie” miednicą przód–tył, co poprawia pracę kręgosłupa i bioder jednocześnie.
Rozciąganie nigdy nie powinno być gwałtowne. Odczucie „ciągnięcia” jest w porządku, ostry ból – to sygnał, by się zatrzymać. Lepiej wykonać kilka krótkich sesji w ciągu dnia niż raz „ciągnąć” do granic wytrzymałości. Regularna, spokojna praca nad zakresem ruchu zwróci się elastycznym, sprężystym krokiem.
Wzorzec chodu – jak przestać utykać
Utykanie po endoprotezoplastyce biodra rzadko wynika wyłącznie z „przyzwyczajenia”. Zwykle jest mieszanką osłabionych mięśni pośladkowych, lęku przed obciążeniem i złych nawyków ruchowych sprzed operacji, kiedy ból wymuszał odciążanie chorej strony.
Praca nad chodem zaczyna się już z kulami. Kilka prostych zasad robi ogromną różnicę:
- podczas stania ciężar ciała powinien spoczywać na obu nogach, a nie tylko na zdrowej,
- kroki mają być podobnej długości – krótszy krok po stronie operowanej utrwala utykanie,
- stopa ląduje na pięcie i przetacza się po całej podeszwie, zamiast „stawać na palcach”,
- biodra pozostają na podobnej wysokości; mocne opadanie po stronie operowanej to znak osłabienia mięśni pośladkowych.
Fizjoterapeuta często prosi, by pacjent chodził wzdłuż lustra lub nagrywał krótki film z boku – obraz własnego chodu daje więcej niż dziesięć słownych opisów. Gdy wzorzec z kulami staje się płynny, stopniowo redukuje się ich liczbę: z dwóch na jedną, zazwyczaj po stronie przeciwnej do operowanej nogi.
Nie ma sensu zbyt szybko rezygnować z pomocy. Chód bez kul, ale z wyraźnym utykaniem, przeciążającym kręgosłup i drugie biodro, na dłuższą metę bardziej szkodzi niż pomaga. Lepiej tydzień dłużej przechodzić z jedną kulą i dopracować technikę, niż wracać potem do rehabilitacji z powodu nowych bólów.
Kontrola bólu i obrzęku a postępy w terapii
Ból i obrzęk nie są wrogiem, ale sygnałem. Umiarkowane dolegliwości po ćwiczeniach świadczą o pracy tkanek, silny ból i duże nasilenie obrzęku następnego dnia – o tym, że organizm dostał za duży bodziec.
Aby utrzymać dobre tempo rehabilitacji, pomaga kilka prostych zasad:
- stosowanie zimnych okładów (po konsultacji z lekarzem) po ćwiczeniach lub dłuższym chodzeniu – zawsze przez materiał, nie bezpośrednio na skórę,
- odpoczynek z uniesioną kończyną – noga nieco wyżej niż serce zmniejsza obrzęk,
- przyjmowanie leków przeciwbólowych zgodnie z zaleceniem lekarza, najlepiej o stałych porach, a nie dopiero „w kryzysie”,
- unikanie długiego siedzenia w jednej pozycji – lepiej co kilkanaście minut lekko poruszyć stopą, zrobić kilka kroków czy zmienić ustawienie miednicy.
Najbardziej efektywnie pracuje ten pacjent, który ma ból pod kontrolą. Mniejsze napięcie, lepszy sen i gotowość do ćwiczeń przekładają się bezpośrednio na szybsze odzyskiwanie sprawności. Dobrze ułożony plan rehabilitacji nigdy nie polega na „zaciskaniu zębów”, lecz na mądrym balansie między wysiłkiem a regeneracją.
Współpraca z fizjoterapeutą i samodzielna praca w domu
Spotkania z fizjoterapeutą – w poradni, w domu czy w formie telekonsultacji – to czas na korektę techniki, modyfikację ćwiczeń i odpowiedź na pojawiające się problemy. Rzeczywistą „robotę” robi jednak to, co dzieje się pomiędzy wizytami.
Skuteczny model współpracy wygląda najczęściej tak:
- fizjoterapeuta uczy 3–6 ćwiczeń na dany etap i pokazuje ich prawidłowe wykonanie,
- pacjent otrzymuje prosty plan: ile serii, jak często w ciągu dnia, na co zwracać uwagę,
- po kilku dniach/tygodniach – wspólna ocena postępów, korekta błędów, ewentualna zmiana ćwiczeń.
Dobrym nawykiem jest zapisywanie pytań i wątpliwości, które pojawiają się między wizytami. Dotyczą one zwykle nowych sytuacji: „Czy mogę wejść po 20 schodach bez przerwy?”, „Czy już wolno prowadzić samochód?”, „Jak długo używać kuli na zewnątrz?”. Tak przygotowana rozmowa z terapeutą pozwala szybko rozwiać wątpliwości i skupić się na działaniu.
Im bardziej aktywnie uczestniczysz w tym procesie – notujesz postępy, pytasz, zgłaszasz trudności – tym skuteczniej można dopasować rehabilitację do Twoich możliwości i celów. To Twoje biodro, Twoje tempo i Twoja droga do swobodnego ruchu, a zgrany zespół (Ty + terapeuci) potrafi znacząco tę drogę skrócić.
Przejście do etapu zaawansowanej rehabilitacji (ok. 6–12 tydzień)
Między 6. a 12. tygodniem po endoprotezoplastyce większość pacjentów czuje wyraźny przełom: ból spoczynkowy maleje, chód staje się bardziej pewny, a myśli coraz częściej krążą wokół powrotu do pracy czy ulubionych zajęć. To moment, w którym rehabilitacja zmienia charakter – z „uczenia się podstaw” na systematyczne budowanie formy.
Fizjoterapeuta, po konsultacji z lekarzem prowadzącym, może w tym czasie:
- stopniowo zwiększać obciążenie operowanej kończyny (np. poprzez chód bez kul w bezpiecznym otoczeniu),
- wprowadzać ćwiczenia funkcjonalne przypominające codzienne aktywności,
- dodawać elementy treningu równowagi i koordynacji,
- planować powolny powrót do pracy zawodowej i prostych form rekreacji.
To etap, w którym skrupulatna praca zaczyna naprawdę procentować – każdy tydzień regularnych ćwiczeń może przynieść skok w jakości funkcjonowania.
Zaawansowane wzmacnianie mięśni – stabilne biodro w ruchu
Kiedy blizny są wygojone, a podstawowa siła mięśniowa wróciła, można włączyć ćwiczenia bardziej wymagające, ale też bardziej „życiowe”. Celem jest, by biodro było silne nie tylko w leżeniu, lecz także podczas schylania, skręcania, dźwigania zakupów czy wchodzenia po schodach.
Typowe zadania na tym etapie to m.in.:
- przysiady przy ścianie lub blacie – z niewielkim ugięciem kolan, kontrolowanym tempem, bez zapadania kolan do środka,
- chodzenie bokiem z elastyczną taśmą (przyczepioną nad kolanami lub przy kostkach) – świetne wzmocnienie pośladków odpowiedzialnych za stabilizację miednicy,
- unoszenie miednicy w leżeniu tyłem („mosty”) – w wersji początkowej na dwóch nogach, później z większym obciążeniem po stronie operowanej,
- wchodzenie na niski stopień – najpierw z podparciem rąk, później bez, z kontrolowanym zejściem w dół.
Kluczem jest jakość wykonania, a nie sama liczba powtórzeń. Jeżeli kolano ucieka do środka, tułów przechyla się mocno na bok albo pojawia się ostry ból w biodrze czy pachwinie – ćwiczenie trzeba zmodyfikować. Kilka dobrze wykonanych serii daje lepszy efekt niż „bicie rekordów” na siłę.
Jeżeli widzisz, że po 2–3 tygodniach takie ćwiczenia przychodzą coraz łatwiej, to jasny sygnał, że możesz stopniowo podnosić poprzeczkę – z fizjoterapeutą ustal, co będzie kolejnym krokiem.
Trening równowagi i propriocepcji – pewny krok na każdej nawierzchni
Nowe biodro ma być nie tylko bezbolesne, ale przede wszystkim stabilne. Równowaga i tzw. propriocepcja (czucie położenia własnego ciała) odpowiadają za to, czy czujesz się pewnie na schodach, nierównym chodniku czy w tłumie ludzi.
Najpierw wprowadza się proste zadania:
- stanie na obu nogach na miękkim podłożu (np. materacu), z lekkimi przeniesieniami ciężaru,
- stanie na jednej nodze przy stabilnym podparciu (blat, poręcz), z próbą utrzymania równowagi przez kilka–kilkanaście sekund,
- chód po linii prostej, stawiając stopę niemal „stopa za stopą”,
- powolne obroty wokół własnej osi, z kontrolą ustawienia miednicy i tułowia.
Później można dołożyć urozmaicenie: zamykanie oczu, podawanie piłki, lekkie „szturchnięcia” przez terapeutę, a także ćwiczenia na poduszkach sensomotorycznych. Te elementy doskonale przygotowują biodro i cały układ ruchu na dynamiczne, nieprzewidywalne sytuacje.
Jeśli do tej pory chodziłeś bardzo „na asekurację”, takie treningi szybko przełożą się na poczucie lekkości kroku. Spróbuj potraktować ćwiczenia równoważne jak małe wyzwania – z każdym dniem przesuwasz granicę pewności siebie.
Bezpieczne zwiększanie dystansu i tempa chodu
Jednym z najprostszych, a zarazem najskuteczniejszych „treningów” po endoprotezoplastyce jest sam chód. Klucz tkwi w sposobie planowania obciążeń, aby biodro wzmacniało się, a nie przeciążało.
Dobrze sprawdza się zasada stopniowego zwiększania dystansu, np.:
- przez kilka dni ten sam, komfortowy dystans (np. 2–3 krótkie spacery dziennie),
- jeśli organizm reaguje dobrze – wydłużenie o 10–20% łącznego dystansu tygodniowego,
- wprowadzenie różnych nawierzchni – najpierw prosta, twarda ścieżka, potem delikatne wzniesienia.
Sygnalizator przeciążenia to nasilony ból biodra lub wyraźne zwiększenie obrzęku następnego dnia. Gdy tak się dzieje, na 1–2 dni wróć do wcześniejszego, lżejszego poziomu. Cofnięcie się o pół kroku pozwoli potem spokojnie zrobić dwa kroki w przód.
Jeżeli chód na zewnątrz sprawia Ci przyjemność, łatwiej utrzymać regularność – zaplanuj stałą „trasę treningową” i obserwuj, jak z tygodnia na tydzień pokonujesz ją lżej i szybciej.
Powrót do pracy, prowadzenie samochodu i codzienne aktywności
Nowoczesna rehabilitacja nie kończy się na dobrej sile mięśni i ładnym chodem w gabinecie. Celem jest swobodne funkcjonowanie w Twojej realnej codzienności: w pracy, za kierownicą, w domu i podczas drobnych przyjemności.
Powrót do pracy siedzącej i stojącej
Moment powrotu do pracy zależy od rodzaju zabiegu, wieku, ogólnej kondycji oraz charakteru obowiązków zawodowych. Dla wielu osób wykonujących pracę biurową realny jest powrót między 6. a 12. tygodniem, choć u części będzie to okres dłuższy.
Przed wznowieniem pracy warto wspólnie z lekarzem i fizjoterapeutą przeanalizować kilka pytań:
- czy jesteś w stanie przejść bez przerw dystans potrzebny, by dojść do pracy (parking, przystanek, schody) bez znacznego bólu,
- czy potrafisz usiąść i wstać z krzesła bez „podciągania się” rękami,
- czy po 30–40 minutach siedzenia jesteś w stanie bez problemu rozruszać biodro,
- czy w razie potrzeby możesz wykonać kilka przysiadów lub przejść po schodach bez nasilania dolegliwości.
Przy pracy typowo siedzącej niezbędne są:
- krzesło o odpowiedniej wysokości (biodra nie niżej niż kolana),
- możliwość częstych, krótkich przerw na wstanie i przejście kilku kroków,
- unikanie skręcania tułowia „na siłę” przy nieruchomych biodrach (lepiej obrócić całe ciało wraz z krzesłem).
Przy pracy stojącej lub wymagającej długiego chodzenia konieczne bywa stopniowe wdrażanie – np. na początku skrócone zmiany, możliwość częstszego odpoczynku, korzystanie z wysokiego stołka, by co jakiś czas odciążyć biodro. Każdy tydzień bez „przestrzelenia” obciążeń to inwestycja w stabilny powrót do pełnego wymiaru.
Prowadzenie samochodu po endoprotezoplastyce biodra
Pytanie o moment powrotu za kierownicę pojawia się bardzo szybko. Zwykle przyjmuje się, że bezpieczne prowadzenie samochodu jest możliwe po kilku tygodniach, najczęściej po odstawieniu kul i silniejszych leków przeciwbólowych oraz po uzyskaniu odpowiedniej kontroli nad nogą (szczególnie przy pedale hamulca).
W praktyce obowiązują trzy podstawowe warunki:
- brak leków upośledzających refleks i koncentrację,
- wystarczająca siła i szybkość reakcji operowanej nogi,
- możliwość swobodnego wejścia i wyjścia z samochodu bez gwałtownego bólu.
Na początek dobrze wykonać „jazdę próbną” w bezpiecznych warunkach:
- krótki odcinek po znanej, mało ruchliwej trasie,
- stopniowe wydłużanie czasu prowadzenia,
- przerwy przy dłuższych podróżach co 45–60 minut na wyprostowanie biodra i kilka kroków.
Sam moment wsiadania do auta też można zorganizować tak, by chronić staw: najpierw usiądź na siedzeniu tyłem, potem jednocześnie wsuń obie nogi do środka, unikając gwałtownego skrętu w biodrze. Kilka „suchych prób” na parkingu daje dużą pewność, zanim wyruszysz dalej.
Bezpieczne schody, sprzątanie i prace domowe
Bieganie po schodach, odkurzanie, mycie podłóg czy przenoszenie zakupów to codzienne testy dla nowego biodra. Dobra wiadomość: przy właściwej technice większość tych czynności można stopniowo włączać już w pierwszych miesiącach po operacji.
Schody na początku często są wyzwaniem. Obowiązuje wtedy prosta zasada:
- w górę – najpierw zdrowa noga, potem operowana („zdrowa prowadzi”),
- w dół – najpierw operowana noga, potem zdrowa („chora wyprzedza”).
Później, wraz ze wzrostem siły, dąży się do naprzemiennego wchodzenia i schodzenia jak przed operacją. O punkcie gotowości świadczy możliwość pokonania jednego piętra bez zatrzymywania się i bez bólu przekraczającego „akceptowalny dyskomfort”.
Przy sprzątaniu w pierwszej kolejności lepiej wybierać zadania mniej obciążające:
- ścieranie kurzu, lekkie porządki na blatach,
- odkurzanie z przerwami, bez gwałtownego skręcania tułowia,
- mycie podłogi na stojąco, mopem z długą rączką (bez klękania i długiego schylania).
Przy dźwiganiu zakupów pomocne jest równomierne rozłożenie ciężaru na obie strony lub użycie plecaka zamiast jednej ciężkiej torby. Niewielki ciężar dźwigany prawidłowo jest bezpieczniejszy niż „szarpnięcie” jedną, bardzo ciężką torbą.
Traktuj domowe obowiązki jak formę treningu funkcjonalnego: stopniowo zwiększaj „poziom trudności”, ale obserwuj reakcję biodra i nie wahaj się robić częstszych przerw.
Aktywność fizyczna i sport po wymianie stawu biodrowego
Jedną z największych korzyści po endoprotezoplastyce jest możliwość powrotu do ruchu, który wcześniej był niemożliwy z powodu bólu. Nie wszystko jednak wolno od razu i nie każda dyscyplina jest przyjazna dla sztucznego stawu. Odpowiednie dobranie aktywności pozwala cieszyć się sportem przez długie lata.
Rekomendowane formy ruchu o niskim obciążeniu
Najlepiej sprawdzają się aktywności płynne, o niskiej sile uderzenia i bez gwałtownych skrętów w biodrze. Do grupy „sprzymierzeńców” zwykle zaliczamy:
- spacery i marsz – od krótszych po dłuższe, po zróżnicowanym terenie,
- rower stacjonarny – z wysokim siodłem, niewielkim oporem, płynną pracą nóg,
- pływanie – szczególnie na plecach; przy żabce trzeba uważać na szerokie odwodzenia bioder,
- nordic walking – przy prawidłowej technice kijki odciążają biodra i kręgosłup,
- gimnastykę w wodzie – odciąża stawy, pozwala bezpiecznie zwiększać zakres ruchu.
Te formy ruchu można zwykle wprowadzać już w ciągu pierwszych miesięcy po operacji (po akceptacji lekarza), intensywność zaś zwiększać stopniowo. Zasada jest prosta: po zakończeniu aktywności powinieneś czuć przyjemne zmęczenie, a nie „rozbicie” i zaostrzenie bólu następnego dnia.
Aktywności do dyskusji – co czasem wolno, ale z głową
Niektóre sporty i formy rekreacji nie są z definicji zakazane, jednak wymagają indywidualnej oceny ryzyka. Dotyczy to m.in.:
- jazdy na klasycznym rowerze – wymaga dobrej kontroli nad nogą, bezpiecznego wsiadania i zsiadania,
- narciarstwa biegowego – stosunkowo przyjaznego dla bioder, ale z ryzykiem upadków,
- łagodnej turystyki górskiej – przy dobrym obuwiu, kijkach i rozsądnie dobranej trasie,
- tańca – szczególnie spokojnych form, bez gwałtownych podskoków i skrętów.
W tych przypadkach decyzja zależy od Twojej sprawności, wieku, jakości koordynacji i doświadczenia sprzed operacji. Jeżeli przez lata byłeś aktywny i dobrze znasz daną dyscyplinę, często da się do niej wrócić w zmodyfikowanej wersji. Wspólnie z fizjoterapeutą można opracować „ścieżkę dojścia” – od ćwiczeń przygotowujących po pierwsze krótkie sesje na żywo.
Bezpiecznym punktem kontrolnym przed powrotem do takich aktywności jest swobodne pokonanie kilku kilometrów marszu, dobra stabilizacja miednicy w czasie chodu oraz brak wyraźnego „kulenia” po intensywniejszym dniu. Jeżeli po spokojnym spacerze po nierównym terenie biodro nie „odzywa się” wyraźniej następnego dnia, zwykle oznacza to, że fundament pod bardziej wymagające formy ruchu jest już zbudowany.
Sprawdziły się tu proste strategie: stopniowe wchodzenie w sezon (np. krótsze wycieczki rowerowe czy górskie), asekuracja kijkami, wybór łagodniejszych tras i podłoża oraz unikanie sytuacji „na siłę” – typu ostatni, bardzo stromy zjazd czy długi bieg do autobusu. Dla wielu osób dobrą zasadą jest też umawianie się z fizjoterapeutą na kontrolę po pierwszych intensywniejszych próbach, żeby skorygować technikę i nie utrwalić złych nawyków.
Przy aktywnościach „na pograniczu” sygnałem ostrzegawczym jest nie tylko ból, ale też wyraźne osłabienie nogi, uczucie „uciekania” biodra, narastająca sztywność po wysiłku czy konieczność przyjmowania coraz większych dawek leków przeciwbólowych. Wtedy lepiej na chwilę się wycofać, wrócić do prostszych form ruchu i wzmocnić bazę siłową, zamiast ryzykować irytujące przeciążenia.
Sporty niewskazane – czego unikać po endoprotezoplastyce biodra
Istnieje grupa dyscyplin, które po wszczepieniu endoprotezy zdecydowanie podnoszą ryzyko urazu, obluzowania implantów czy nagłego „niefortunnego” upadku. Chodzi przede wszystkim o sporty kontaktowe, dynamiczne gry zespołowe i aktywności z powtarzanymi skokami oraz gwałtownymi skrętami w biodrze.
Do najmniej przyjaznych dla nowego stawu należą zazwyczaj: piłka nożna, koszykówka, piłka ręczna, sporty walki, intensywny tenis i squash, biegi sprinterskie na twardym podłożu czy sporty ekstremalne (zjazdy na nartach poza trasą, downhill, skoki). Wspólny mianownik: duże siły uderzenia, nagłe zmiany kierunku i wysoka szansa kolizji z innymi uczestnikami.
Rezygnacja z ulubionej dyscypliny bywa trudna, ale często otwiera drzwi do nowych form aktywności. Kto wcześniej grał w piłkę, może świetnie odnaleźć się w nordic walkingu, spokojnym kolarstwie czy zajęciach w wodzie, a rywalizację „przerzucić” na liczbę kroków, dystanse czy poprawę czasu na konkretnej trasie. Klucz w tym, żeby zamiast skupiać się na zakazach, szukać bezpiecznych zamienników, które nadal dają frajdę z ruchu.
Jeżeli trudno pogodzić się z odstawieniem danego sportu, opłaca się odbyć szczerą rozmowę z lekarzem i fizjoterapeutą: omówić, co dokładnie w tej aktywności jest niebezpieczne, jak wygląda ryzyko dla Twojego biodra i czy istnieje jakaś „lightowa” wersja, którą można zaakceptować. Jasne zasady i świadoma decyzja są dużo lepsze niż ciągłe balansowanie na granicy.
Nowy staw biodrowy nie jest biletem powrotnym do dawnych problemów, tylko szansą na zupełnie inny standard codziennego funkcjonowania. Im bardziej konsekwentnie zadbasz o rehabilitację, stopniowe obciążanie i mądrze dobraną aktywność, tym dłużej endoproteza będzie działać jak solidny partner, a nie ograniczenie – i tym szybciej poczujesz, że naprawdę wróciłeś do swojego życia, tylko w zdrowszej wersji.
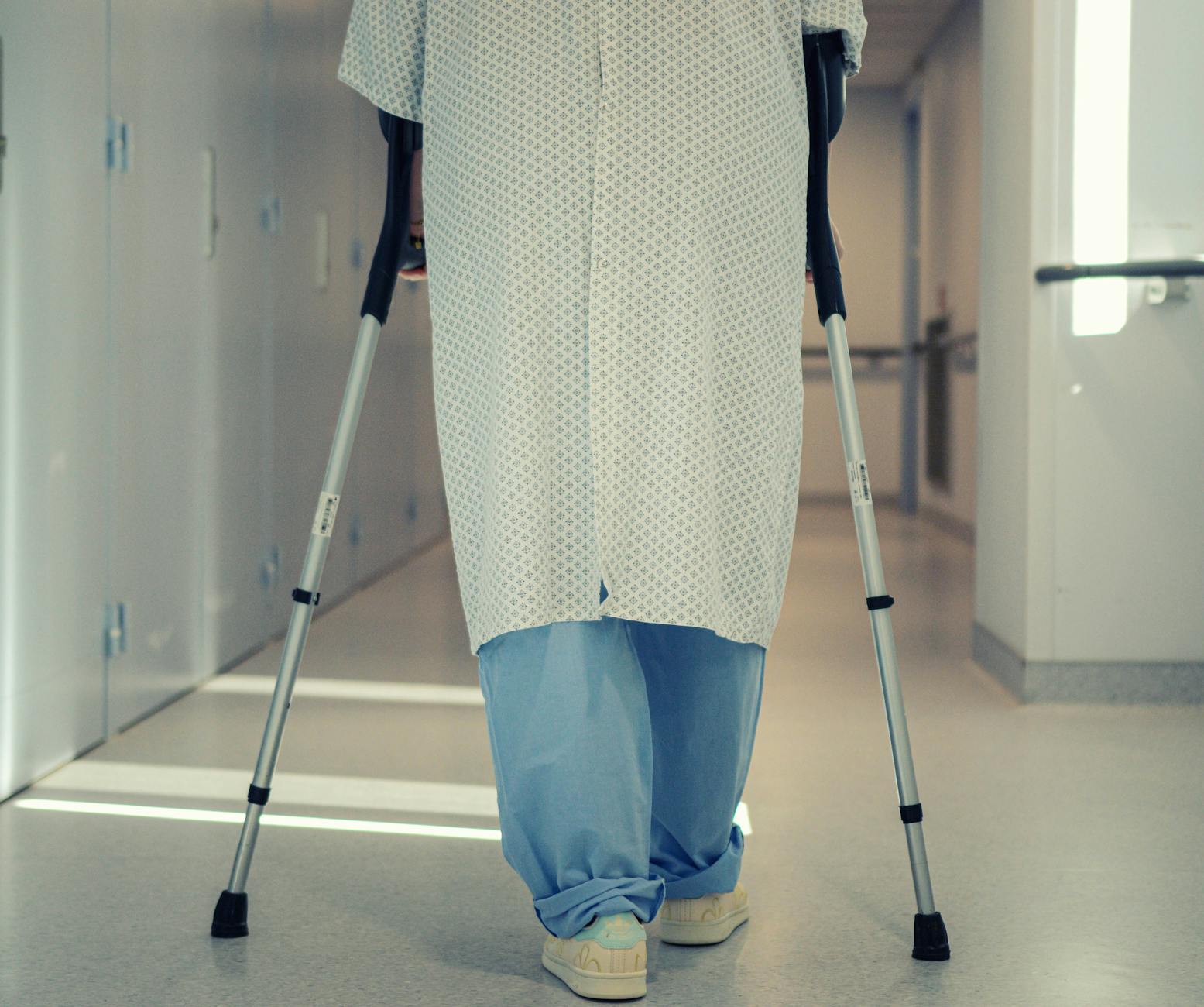
Psychologiczny wymiar rehabilitacji – głowa trzyma tempo ciała
Po wymianie biodra zmienia się nie tylko ciało, lecz także sposób myślenia o ruchu, bezpieczeństwie i własnych możliwościach. To, jak radzisz sobie z lękiem przed bólem czy upadkiem, ma realny wpływ na tempo powrotu do formy. Dobra wiadomość: psychikę można trenować tak samo jak mięśnie.
Strach przed ruchem – normalna reakcja, nie wyrok
Lęk przed „zepsuciem” endoprotezy, obawę przed upadkiem czy bólem zgłasza większość pacjentów. Zamiast się go wstydzić, lepiej potraktować go jak sygnał, że potrzebujesz więcej informacji i małych, bezpiecznych doświadczeń ruchowych.
Pomaga prosta strategia:
Dobrym uzupełnieniem będzie też materiał: Ćwiczenia fizyczne w neurorehabilitacji pacjentów z uszkodzeniem mózgu — warto go przejrzeć w kontekście powyższych wskazówek.
- nazwij obawę – np. „boję się zejścia po schodach bez poręczy”,
- rozbij zadanie – najpierw ćwiczenie na jednym stopniu z asekuracją,
- powtórz wiele razy – aż ciało pokaże, że potrafi, a głowa się do tego przyzwyczai,
- podsumuj na głos – „zrobiłem to, nic się nie stało, mogę iść krok dalej”.
Takie „mikrosukcesy” budują poczucie sprawczości szybciej niż jakiekolwiek zapewnienia z zewnątrz. Im częściej doświadczasz bezpiecznego ruchu, tym mniej miejsca zostaje na paraliżujący lęk.
Motywacja falami – jak przetrwać gorsze dni
W rehabilitacji po endoprotezoplastyce rzadko bywa idealnie równo. Pojawiają się zastoje, dni większego bólu, nawrót dawnego „kulenia”. Zamiast traktować to jak porażkę, warto założyć, że to element procesu i mieć na takie momenty gotowy plan.
Sprawdza się m.in.:
- plan minimum na gorsze dni – np. 2–3 kluczowe ćwiczenia zamiast pełnego zestawu,
- krótkie porównania w czasie – „miesiąc temu nie mogłem wejść na drugie piętro, dziś wchodzę z poręczą”,
- cele na tydzień, nie na rok – „chcę przejść codziennie łącznie 2 km” zamiast „za 6 miesięcy muszę wejść na szczyt”.
Dobrym nawykiem jest też krótkie wieczorne podsumowanie: co dzisiaj zrobiłem dla swojego biodra – choćby to było jedno spokojne wyjście po bułki.
Wsparcie bliskich – pomoc czy nadopiekuńczość
Rodzina i przyjaciele potrafią dodać skrzydeł, ale czasem – w dobrej wierze – nadmiernie wyręczają. „Nie wstawaj, ja przyniosę”, „nie chodź po schodach, to za ciężkie” brzmi jak troska, a w praktyce bywa hamulcem rozwoju.
Zdrowy kompromis to:
- jasne zasady – powiedz, kiedy naprawdę potrzebujesz pomocy (np. przy ciężkich zakupach), a kiedy chcesz zrobić coś samodzielnie,
- wspólne aktywności – spacer w tempie „rekreacyjnym”, wspólne ćwiczenia równowagi czy rozciągania,
- wsparcie słowne zamiast wyręczania – „jak mogę ci ułatwić, żebyś sam to zrobił?”.
Im wyraźniej pokażesz otoczeniu, że chcesz wrócić do samodzielności, tym większą przestrzeń do działania sobie tworzysz. Włącz bliskich jako partnerów treningu, nie tylko „nosicieli zakupów”.
Nowoczesne technologie w rehabilitacji po endoprotezoplastyce biodra
Klasyczne ćwiczenia i codzienny ruch to podstawa, ale współczesna rehabilitacja korzysta też z technologii, które potrafią przyspieszyć powrót do formy, lepiej kontrolować obciążenia i motywować do systematyczności. Nie wszystko jest konieczne u każdego, lecz dobrze wiedzieć, jakie masz opcje.
TeleRehabilitacja i aplikacje treningowe
Coraz częściej część wizyt kontrolnych i instruktażu ćwiczeń odbywa się online. Kamera w telefonie lub komputerze wystarcza, by fizjoterapeuta ocenił Twój chód, zakres ruchu czy jakość wykonywania ćwiczeń.
Korzyści są konkretne:
- łatwiej o regularny kontakt z terapeutą, nawet gdy mieszkasz daleko od ośrodka,
- można szybko skorygować błędy zanim utrwalą się w nawyk,
- łatwiej utrzymać ciągłość terapii w czasie wyjazdów czy infekcji.
Aplikacje z programami ćwiczeń pozwalają przypomnieć sobie technikę na krótkich filmach, zaznaczać wykonane zadania i śledzić postępy. Dla wielu osób działa to jak osobisty „trener w kieszeni” i redukuje wymówki typu „nie pamiętam, jak to było”.
Platformy stabilometryczne i trening równowagi
Precyzyjna ocena i trening równowagi po wymianie biodra ma ogromne znaczenie dla profilaktyki upadków. W nowoczesnych gabinetach wykorzystuje się platformy stabilometryczne, które mierzą przesunięcia środka ciężkości, tempo reakcji i symetrię obciążania nóg.
Na tej podstawie można:
- wyłapać subtelne różnice między stroną operowaną a zdrową,
- dobierać ćwiczenia poprawiające kontrolę miednicy i tułowia,
- stworzyć program treningu równowagi na różnych poziomach trudności – od stania w rozkroku po dynamiczne zadania z przenoszeniem ciężaru.
Ćwiczenia na platformach często przypominają gry – zadaniem jest np. „prowadzenie” punktu na ekranie śladem toru ruchu. Wciąga to bardziej niż klasyczne stanie na jednej nodze i pomaga ćwiczyć koncentrację.
Robotyka i egzoszkielety – kiedy mają sens
W niektórych ośrodkach używa się robotów do nauki chodu lub egzoszkieletów wspomagających ruch kończyn. Najczęściej korzystają z nich osoby po bardziej skomplikowanych operacjach, z dodatkowymi problemami neurologicznymi czy dużym osłabieniem mięśniowym.
Robotyczna bieżnia czy egzoszkielet:
- pozwalają na bezpieczne wielokrotne powtarzanie wzorca chodu,
- odciążają częściowo ciężar ciała, dzięki czemu można wcześniej zacząć trenować,
- dają terapeucie szczegółowe dane o symetrii kroku i obciążeniach.
To nie gadżet dla każdego, ale przy trudniejszym przebiegu rehabilitacji bywa skutecznym „dopalaczem”, szczególnie na etapie nauki bardziej dynamicznego chodu.
Technologie wspomagające kontrolę bólu
Oprócz farmakoterapii stosuje się metody fizykalne oraz proste urządzenia domowe, które pomagają trzymać ból w ryzach i ułatwiają wykonywanie ćwiczeń.
W praktyce wykorzystuje się m.in.:
- TENS – przezskórną elektrostymulację przeciwbólową, którą można stosować krótko przed sesją ćwiczeń,
- krioterapię miejscową – okłady chłodzące po intensywniejszym wysiłku,
- ciepłolecznictwo – delikatne ogrzewanie tkanek przed rozciąganiem, gdy dominuje sztywność, a nie ostry stan zapalny.
Najważniejsze, by każdą z metod dobrać indywidualnie z lekarzem lub fizjoterapeutą, a sprzęt domowy stosować zgodnie z instrukcją i z rozsądną częstotliwością. Zadbane biodro zwykle „odwdzięcza się” większą gotowością do współpracy w czasie ćwiczeń.
Profilaktyka powikłań i sygnały alarmowe z perspektywy pacjenta
Po wymianie biodra możesz zrobić naprawdę dużo, żeby zminimalizować ryzyko powikłań. Kluczem jest uważna obserwacja własnego ciała i szybka reakcja, gdy coś budzi niepokój. Nie chodzi o panikę, tylko o zdrową czujność.
Ryzyko zwichnięcia endoprotezy – jak go realnie zmniejszyć
Zwichnięcie endoprotezy zdarza się rzadko, ale gdy już wystąpi, wymaga zwykle pilnej interwencji w szpitalu. Najczęściej dochodzi do niego przy skrajnych ustawieniach biodra – głębokim zgięciu połączonym z rotacją i przywiedzeniem.
Przez pierwsze miesiące warto szczególnie uważać na:
- niski, miękki fotel – łatwiej się w nim „zapadać”, co prowokuje nadmierne zgięcie,
- nagłe schylanie – np. po coś, co spadło na podłogę,
- zakładanie butów w siadzie „po turecku” lub z mocnym skrętem tułowia.
Zamiast tego lepiej sięgać po łyżkę do butów z długą rączką, stosować chwytak do podnoszenia przedmiotów z podłogi i siadać na wyższych krzesłach, które wymuszają bardziej neutralne ustawienie bioder. Z czasem zakres „dozwolonego” ruchu rośnie, ale dobrą praktyką jest, by granice rozszerzać stopniowo, a nie jednorazowym „sprawdzianem na maksymalny skłon”.
Zakażenie i problemy z raną – kiedy reagować
Okolica operowana po endoprotezoplastyce zwykle jest przez pewien czas cieplejsza, lekko obrzęknięta i tkliwa. Są jednak objawy, których nie wolno bagatelizować, bo mogą świadczyć o infekcji.
Do pilnej konsultacji z lekarzem powinny skłonić:
- nagłe nasilenie bólu i obrzęku wokół blizny po okresie poprawy,
- wyraźne zaczerwienienie skóry rozlewające się na boki,
- wysięk ropny z rany lub nieprzyjemny zapach,
- gorączka, dreszcze, ogólne rozbicie bez innej jasnej przyczyny.
Im wcześniej wdroży się leczenie, tym większa szansa, że infekcję uda się opanować bez poważniejszych konsekwencji dla samej endoprotezy. Drobne wątpliwości lepiej rozwiać jednym telefonem niż tydzień czekać „bo może samo przejdzie”.
Zakrzepica i zatorowość – sygnały, których nie wolno lekceważyć
Profilaktyka zakrzepicy (zastrzyki, tabletki, pończochy uciskowe, wczesne uruchamianie) jest standardem po endoprotezoplastyce, ale swoje możesz dołożyć, dbając o regularny ruch i nawodnienie.
Do niepokojących objawów należą:
Jeśli chcesz pójść krok dalej, pomocny może być też wpis: Jak wygląda proces rehabilitacji po urazach kręgosłupa?.
- nagłe, jednostronne zwiększenie obrzęku łydki lub uda,
- ból łydki przy chodzeniu lub ucisku, wcześniej nieobecny,
- nietypowe duszności, ból w klatce piersiowej, kołatanie serca.
W takich sytuacjach nie warto „czekać do jutra” – konieczna jest pilna konsultacja lekarska. Ruch, odpowiednia dawka płynów i przyjmowanie leków przeciwzakrzepowych zgodnie z zaleceniem to Twój codzienny wkład w bezpieczeństwo nowego biodra.
Kiedy ból jest „normalny”, a kiedy już nie
Po operacji pewien poziom bólu i sztywności jest naturalną częścią gojenia. Typowy „dobry ból treningowy” to:
- nasilenie dolegliwości w trakcie wysiłku lub tuż po nim,
- wyraźna poprawa po odpoczynku, chłodzeniu czy lekkim rozruszaniu,
- stała, powolna tendencja spadkowa w perspektywie tygodni.
Niepokoić powinien ból:
- narastający z tygodnia na tydzień mimo rozsądnego wysiłku,
- pojawiający się nagle przy konkretnym ruchu, z uczuciem „przeskoczenia” w biodrze,
- utrzymujący się mocno w nocy, budzący ze snu,
- powiązany z wyraźnym utykaniem, którego wcześniej nie było.
W takiej sytuacji najrozsądniej skonsultować się z ortopedą lub fizjoterapeutą i dopiero po ocenie specjalisty modyfikować obciążenia. Reagując szybko, często udaje się uniknąć poważniejszych problemów i wrócić na właściwe tory rehabilitacji.
Samodzielny trening długoterminowy – jak utrzymać efekt na lata
Gdy formalna rehabilitacja zwalnia tempo, pałeczkę przejmujesz Ty. To, co zrobisz przez kolejne miesiące i lata, w dużej mierze decyduje o tym, jak długo endoproteza pozostanie „niewidzialna” w codziennym funkcjonowaniu. Dobrze zaplanowany autorski program ruchu zamienia zalecenia lekarskie w konkretny, wykonalny plan dnia.
Plan tygodniowy – prosta struktura, która trzyma w ryzach
Zamiast liczyć wyłącznie na spontaniczną aktywność, warto rozpisać sobie tydzień w kategoriach:
- dni treningowych – 2–3 dni z bardziej ukierunkowanym zestawem ćwiczeń siłowych i równoważnych,
- dni aktywnego wypoczynku – spacery, lekki rower, pływanie,
- dni regeneracyjnych – z mniejszym obciążeniem, ale nie całkowicie „kanapowe”.
Pomaga prosty szkielet planu – jak „rozkład jazdy”, który można modyfikować, ale który nie pozwala zupełnie odpuścić ruchu. Jeżeli dopasujesz go do swoich obowiązków i energii w ciągu dnia, łatwiej utrzymasz ciągłość niż przy zrywach typu „raz w tygodniu nadrobię wszystko”. Dobrą praktyką jest też zaznaczanie na kalendarzu wykonanych sesji – proste „✔” potrafi być zaskakująco motywujące.
Jakie formy aktywności sprzyjają nowemu biodru
Endoproteza lubi ruch płynny, rytmiczny, bez gwałtownych zwrotów i skoków. Dla większości pacjentów bezpieczną bazą długoterminową są:
- spacery w zróżnicowanym terenie – stopniowo wydłużane, z umiarkowaną prędkością,
- rower stacjonarny lub klasyczny – z lekkim oporem i dobrze ustawioną wysokością siodełka,
- pływanie lub ćwiczenia w wodzie – szczególnie odciążają stawy,
- ćwiczenia stabilizacyjne – proste zestawy na macie poprawiające kontrolę miednicy i tułowia.
Nie chodzi o to, żeby nagle pokochać sport wyczynowy. Wystarczy regularna, umiarkowana aktywność, która podnosi tętno, ale nadal pozwala swobodnie rozmawiać. Jeśli któreś zajęcia sprawiają Ci przyjemność (np. nordic walking z grupą znajomych), szansa na długoterminową wytrwałość rośnie kilkukrotnie.
Kiedy zwiększać obciążenia, a kiedy odpuścić
Organizm wysyła sygnały, które pomagają regulować intensywność. Obciążenia można zwykle lekko podnosić, gdy:
- po treningu czujesz zmęczenie mięśni, ale bez „sztywnego” bólu stawu następnego dnia,
- chód jest stabilny, nie pojawia się nowe utykanie pod koniec dnia,
- zauważasz, że obecny poziom ćwiczeń staje się zbyt łatwy – np. bez zadyszki, bez wyraźnego wysiłku.
Wyraźny spadek formy, nasilający się ból stawu po każdej aktywności czy konieczność sięgania po coraz więcej leków przeciwbólowych to moment, żeby na kilka dni zwolnić, a w razie wątpliwości skonsultować się ze specjalistą. Lepiej na tydzień delikatnie zredukować obciążenia niż na miesiąc wypaść z ruchu przez przeciążenie.
Kontrole specjalistyczne i „przegląd techniczny” endoprotezy
Nowe biodro potrzebuje okresowego „przeglądu”, nawet jeśli czujesz się dobrze. Wizyty kontrolne u ortopedy i fizjoterapeuty pozwalają:
- wychwycić drobne przeciążenia zanim zamienią się w duży problem,
- skorygować ćwiczenia wraz ze wzrostem Twoich możliwości,
- ocenić chód i postawę – czasem mała zmiana w ustawieniu stóp czy pracy tułowia mocno poprawia komfort.
Jeśli nic niepokojącego się nie dzieje, zwykle wystarczą rzadsze wizyty „przeglądowe”. Gdy pojawia się nowy ból, uczucie niestabilności lub nagła zmiana zakresu ruchu, dobrze zgłosić się szybciej, zamiast eksperymentować samodzielnie.
Dobrze przeprowadzona endoprotezoplastyka plus konsekwentna rehabilitacja potrafią oddać swobodę chodzenia, której często brakuje od lat. Każdy dzień rozsądnego ruchu, dbałości o wagę i bezpieczeństwo w codziennych aktywnościach to inwestycja w to, by nowe biodro służyło pewnie i bezboleśnie jak najdłużej – i pozwalało skupić się na życiu, a nie na ograniczeniach.
Powrót do pracy, prowadzenia auta i sportu – jak robić to z głową
Kolejnym etapem po podstawowej rehabilitacji jest odzyskanie pełnej samodzielności – takiej, w której nowe biodro nie dyktuje już warunków. To moment pytań o pracę, samochód, ulubione aktywności i „życie jak przed operacją”. Dobrze przejść ten etap świadomie, zamiast działać na zasadzie „spróbuję, najwyżej będzie boleć”.
Powrót do pracy – kiedy „biurko”, a kiedy „plac budowy”
Czas powrotu do pracy zależy przede wszystkim od charakteru obowiązków, a nie tylko od daty w kalendarzu. Siedząca praca biurowa to coś zupełnie innego niż praca fizyczna, w której dźwiga się ciężary lub długo stoi.
W pracy biurowej najczęściej możliwy jest powrót po 6–10 tygodniach, ale pod kilkoma warunkami:
- masz już stabilny chód bez wyraźnego utykania na krótkich dystansach,
- bez problemu wytrzymujesz 30–40 minut siedzenia bez narastania silnego bólu,
- masz możliwość wstania i rozruszania się co 30–60 minut.
Przy pracy fizycznej (np. budowlanka, praca magazynowa, rolnictwo) powrót często przesuwa się na 3–6 miesięcy po operacji. Decydujący jest tu nie kalendarz, ale:
- siła mięśniowa operowanej nogi w porównaniu z drugą,
- umiejętność podnoszenia i przenoszenia przedmiotów z zachowaniem zasad ergonomii,
- brak wyraźnego nasilenia bólu po pełnym dniu aktywności treningowej.
Wspólne przejrzenie zakresu obowiązków z lekarzem lub fizjoterapeutą pomaga ocenić, czy nie trzeba wprowadzić okresu przejściowego – np. lżejszych zadań, pracy w skróconym wymiarze godzin lub częstszych przerw. To lepszy scenariusz niż „pełny gaz” od pierwszego dnia i ryzyko przeciążenia.
Prowadzenie samochodu – test bezpieczeństwa zamiast sztywnej daty
Decyzja o powrocie za kierownicę powinna opierać się nie tylko na gojeniu rany, ale na realnej kontroli nad kończyną. Obowiązuje kilka praktycznych testów:
- jesteś w stanie szybko i mocno nacisnąć pedał hamulca (szczególnie gdy operowane było prawe biodro),
- możesz wsiadać i wysiadać z auta bez bólu „wstrzymującego oddech” i bez łamania zaleconych zakresów ruchu,
- nie przyjmujesz już silnych leków przeciwbólowych, które mogą spowalniać reakcję.
W praktyce większość pacjentów wraca do prowadzenia samochodu między 4. a 8. tygodniem, ale ostateczne „zielone światło” powinien dać lekarz. Dobrym pierwszym krokiem jest krótka, próbna jazda w spokojnych warunkach (np. boczne ulice, parking) z osobą towarzyszącą, która w razie potrzeby przejmie kierownicę.
Jeśli po krótkiej przejażdżce ból narasta lub czujesz sztywność utrudniającą swobodne operowanie pedałami, to jasny sygnał, że ciało potrzebuje jeszcze kilku tygodni przygotowania. Lepiej wykonać serię ćwiczeń reagowania i siły kończyn niż ryzykować bezpieczeństwo na drodze.
Sport po endoprotezoplastyce – co „na plus”, a czego lepiej unikać
Biodro z endoprotezą nie jest „szklane”, ale nie lubi skrajności: ani wieloletniego bezruchu, ani sportów z licznymi upadkami i dynamicznymi zwrotami. Z grubsza można wyróżnić trzy kategorie aktywności.
Do aktywności zalecanych i zwykle bezpiecznych należą:
- marsz i nordic walking,
- pływanie (szczególnie grzbietem i kraulem),
- rower stacjonarny i terenowy po utwardzonych ścieżkach,
- turystyka górska po oznaczonych szlakach o umiarkowanej trudności,
- ćwiczenia na macie (pilates, trening funkcjonalny, delikatna joga bez głębokich skłonów i skrętów biodra).
Aktywności „dopuszczalne warunkowo” – do rozważenia indywidualnie po konsultacji – to m.in.:
- narciarstwo zjazdowe w spokojnym tempie i na łatwych trasach,
- jazda na rolkach w ochraniaczach i na gładkich nawierzchniach,
- taneczne formy fitness bez intensywnych podskoków i gwałtownych skrętów.
Do grupy aktywności wyraźnie mniej przyjaznych nowemu biodru należą m.in.:
- bieg długodystansowy po twardych nawierzchniach,
- gry kontaktowe (piłka nożna, koszykówka, piłka ręczna),
- sporty walki i sztuki wymagające częstego rzucania, wykręcania stawów,
- intensywny tenis i sporty rakietowe z nagłymi zmianami kierunku.
Jeżeli zależy Ci na konkretnej dyscyplinie, dobrze porozmawiać ze specjalistą, który podpowie, jak ją zmodyfikować lub czym zastąpić, żeby zyskać podobną frajdę przy mniejszym ryzyku. Nowe biodro nie musi oznaczać końca sportu – raczej rozsądną korektę listy ulubionych aktywności.
Zarządzanie wagą i odżywianie – ciche wsparcie dla nowego stawu
Każdy dodatkowy kilogram to realne, dodatkowe obciążenie dla endoprotezy przy każdym kroku. Utrzymanie lub stopniowe obniżenie masy ciała działa jak długoterminowa „polisa” dla biodra.
Podstawowe zasady, które dobrze sprawdzają się u większości pacjentów:
- regularne posiłki – zamiast dwóch dużych porcji dziennie, 3–4 mniejsze z przekąską białkową,
- więcej białka (ryby, chude mięso, nabiał, rośliny strączkowe) – wspiera regenerację mięśni,
- dużo warzyw i część owoców – błonnik, witaminy i większe uczucie sytości,
- ograniczenie cukru i wysoko przetworzonej żywności, które podbijają kalorie, ale nie sycą,
- odpowiednie nawodnienie – 1,5–2 l płynów dziennie (o ile lekarz nie zaleci inaczej).
Dobrym punktem wyjścia bywa prosta zasada: do połowy talerza warzywa, do jednej czwartej źródło białka, do jednej czwartej węglowodany złożone (kasza, ryż brązowy, pełnoziarnisty makaron). Nie chodzi o perfekcyjną dietę – wystarczy, że kierunek zmian będzie sprzyjał niższej masie ciała i lepszemu samopoczuciu.
Psychologiczny wymiar powrotu do sprawności – gdy głowa hamuje ciało
Nawet najlepszy wynik operacji i rehabilitacji czasem rozbija się o lęk: przed bólem, przed upadkiem, przed „zepsuciem” endoprotezy. Takie obawy są normalne – szczególnie gdy przez dłuższy czas przed operacją ból mocno ograniczał ruch.
Pomaga kilka prostych strategii:
- małe cele zamiast wielkiego skoku – np. „ten tydzień: 3 x 15 minut spaceru” zamiast „muszę wrócić do 10 km marszu”,
- monitorowanie postępów – krótkie notatki: dystans, liczba powtórzeń, odczuwany ból; z czasem widać wyraźny trend poprawy,
- konkretne pytania do specjalistów – im lepiej rozumiesz, co jest bezpieczne, tym mniej miejsca zostaje na katastroficzne scenariusze.
Jeśli lęk przed ruchem jest tak silny, że unikasz nawet zaleconych aktywności, warto omówić to z lekarzem lub psychologiem. Krótka praca z emocjami potrafi odblokować ciało bardziej niż kolejna tabela ćwiczeń. Odzyskując zaufanie do własnego ciała, dajesz sobie szansę na pełniejsze korzystanie z efektów operacji.
Dom przyjazny endoprotezie – mądre modyfikacje otoczenia
Otoczenie może bardzo ułatwić albo utrudnić życie z nowym biodrem. Proste zmiany w mieszkaniu często ograniczają ryzyko upadku bardziej niż kolejne serie ćwiczeń równoważnych.
W pierwszej kolejności dobrze przyjrzeć się:
- dywanikom i kablom – wszystko, o co można zahaczyć nogą, lepiej usunąć lub solidnie przymocować,
- oświetleniu – nocne lampki przy łóżku i na korytarzu zmniejszają ryzyko potknięcia się w ciemności,
- łazience – uchwyty przy prysznicu i toalecie, mata antypoślizgowa, w razie potrzeby nakładka podwyższająca sedes,
- kuchni – najczęściej używane naczynia i produkty lepiej przełożyć na wysokość między kolanami a barkami, by unikać głębokich skłonów i wspinania się na stołek.
Dobry test: spróbuj przejść typową trasę „łóżko–łazienka–kuchnia” z wyobrażeniem, że idziesz o kulach lub przy mocno zmęczonym biodrze – wszystko, co przeszkadza, wart korygować. Małe korekty organizują dom tak, by nie walczyć z nim każdego dnia.
Nowoczesne technologie w rehabilitacji – co może Ci realnie pomóc
Rehabilitacja po endoprotezoplastyce coraz częściej korzysta z technologii, które ułatwiają monitorowanie postępów i motywują do ruchu. Nie trzeba od razu inwestować w zaawansowane systemy – wiele rozwiązań jest już dostępnych w smartfonie lub prostym sprzęcie domowym.
Przykłady narzędzi, które realnie wspierają pacjentów:
- aplikacje do liczenia kroków – pomagają kontrolować dzienną aktywność i stopniowo podnosić liczbę kroków,
- rejestratory aktywności (opaski, zegarki) – pokazują czas w ruchu, tętno, czas siedzenia; przydatne przy planowaniu przerw na rozruszanie,
- aplikacje do ćwiczeń z wideo – pod warunkiem, że program został wybrany lub zaakceptowany przez fizjoterapeutę,
- telekonsultacje z fizjoterapeutą – pozwalają skorygować technikę ćwiczeń, gdy dojazd na wizytę jest utrudniony.
W niektórych ośrodkach stosuje się zaawansowane metody, jak analiza chodu na bieżni z czujnikami czy trening w odciążeniu (np. w systemie odciążającym część masy ciała). Sprawdzają się szczególnie u osób z dużymi zaburzeniami wzorca chodu lub współistniejącymi problemami z innymi stawami. Jeśli masz dostęp do takich rozwiązań – warto z nich skorzystać, bo precyzyjnie pokazują, nad czym konkretnie pracować.
Indywidualizacja planu – kiedy trzymać się schematu, a kiedy go łamać
Standardowe „protokółowe” etapy rehabilitacji są dobrym punktem odniesienia, ale nie każdy organizm wpisuje się w podręcznikowy scenariusz. Kluczowe jest dopasowanie planu do:
- wiek i ogólnej kondycji,
- masy ciała i poziomu aktywności sprzed operacji,
- chorób współistniejących (np. problemy z kręgosłupem, drugim biodrem, kolanami),
- konkretnego celu funkcjonalnego (np. powrót do opieki nad wnukami, do pracy, do ulubionej formy ruchu).
Przykładowo: osoba, która przed operacją chodziła po górach, często szybciej wraca do dłuższych dystansów, ale wymaga większej pracy nad techniką i ekonomią chodu. Z kolei ktoś, kto przez lata unikał ruchu z powodu bólu, potrzebuje spokojniejszego tempa progresji, większego nacisku na budowanie podstawowej wytrzymałości i pracy nad oddechem.
Dobry plan rehabilitacji nie jest dokumentem wyrytym w kamieniu. To raczej mapa, którą co kilka tygodni korygujesz razem ze specjalistą, w zależności od tego, jak reaguje Twoje ciało. Im bardziej świadomie uczestniczysz w tym procesie, tym większy masz wpływ na ostateczny kształt swojej sprawności.






